發炎性腸道疾病怎麼辦?生物製劑幫助黏膜癒合,避免動刀切腸子,醫師圖文詳解

文/照護線上編輯部
「醫師,這是我一年多來第一次解出成形的糞便耶!」30歲的廖先生很開心地說。他因為反覆拉肚子,已經跑過很多醫院,後來又因為腹痛、發燒,接受過盲腸切除手術,但在術後,症狀仍舊反反覆覆,體重快速減輕,甚至在會陰部出現很深的潰瘍,持續流出渾濁的膿汁。
經過一系列的檢查,才終於確診克隆氏症,並開始使用免疫調節藥物治療。但是,輔仁大學附設醫院胃腸肝膽內科郭震亞醫師回憶,由於傳統藥物的治療成效不佳,所以再幫病患申請健保給付的腸道專一型生物製劑,病況終於漸漸穩定。目前患者各項發炎指數都在正常範圍,會陰部瘻管重新癒合,生活品質大幅改善。
|腸道持續發炎,可不只有拉肚子
郭震亞醫師指出,發炎性腸道疾病屬於一種自體免疫疾病,腸道在受到外來刺激(例如細菌、食物、藥物、環境刺激等)之後,造成免疫功能錯亂,患者自己的免疫細胞開始攻擊正常的腸道黏膜,導致腸子發炎、潰爛,而出現慢性腹痛、腹瀉、血便等症狀。
發炎性腸道疾病可以分為兩種型態,包括潰瘍性大腸炎和克隆氏症。「潰瘍性大腸炎」的發炎只侷限在直腸和大腸,除了拉肚子之外,還會有間歇性的急便感、血便和慢性腹痛,長期下來會導致貧血、精神不濟的狀況,如果嚴重發炎會導致發燒,甚至腸道壞死而需要手術切除大腸。
「在臺灣,潰瘍性大腸炎好發於30至50歲的青壯人口,以男性較多,」郭震亞醫師說,「如果沒有好好治療,將會對家庭和社會造成很大的損失,日本前首相安倍晉三就是因為潰瘍性大腸炎而辭職下台。」
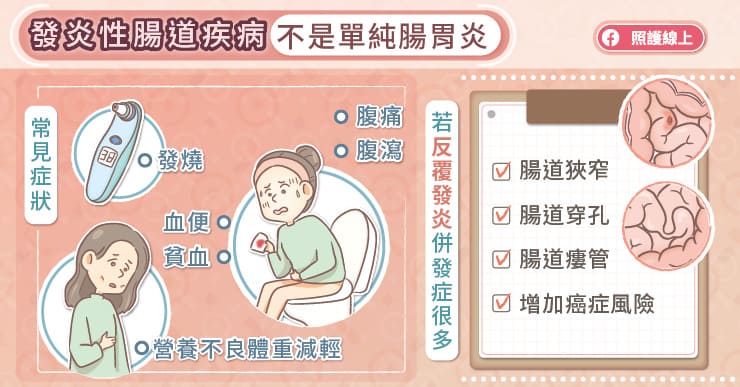
「克隆氏症」可以在所有消化器官造成發炎,包括口腔、食道、胃、小腸、大腸等,郭震亞醫師說,克隆氏症除了造成病患慢性腹痛、拉肚子之外,更常出現精神不濟、體重減輕和發燒等全身性症狀。由於克隆氏症的發炎較潰瘍性大腸炎更深,容易造成腸道穿孔、瘻管或狹窄等併發症。
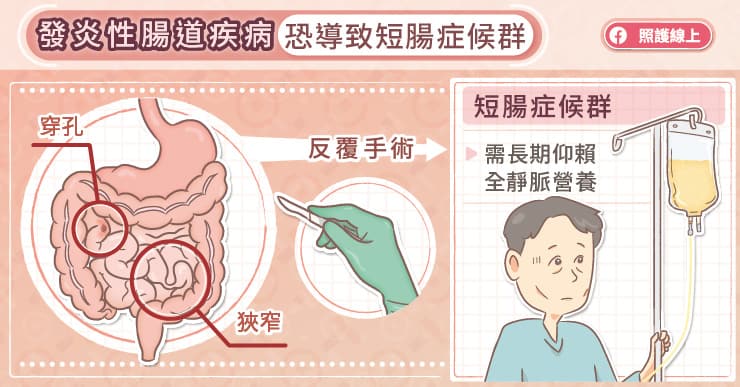
在台灣,克隆氏症好發在20至30歲的年輕人,也是以男性居多。克隆氏症如果沒有積極治療控制發炎,最終會有六成患者需要接受手術切除腸道,對身心造成莫大傷害。若因為併發症而反覆切除腸道,可能導致「短腸症候群」。
「短腸症候群」是指小腸因為大範圍的慢性發炎或手術切除而喪失消化、吸收功能,導致患者營養不良而需要終身接受靜脈或腸道營養補充。也因此,郭震亞醫師提醒,克隆氏症病友更需要積極治療控制腸道發炎,降低需要切除腸道的風險,以避免短腸症候群的發生。
除了腸道發炎之外,大約一到四成的發炎性腸道疾病患者會出現腸道外器官的發炎,例如眼睛發生葡萄膜炎或鞏膜炎、口腔慢性潰瘍、皮膚出現不正常的紅斑或潰爛,手指、脊椎或髖關節因慢性發炎而疼痛,另外,這種疾病也可能造成肝臟、膽道發炎,而在抽血時發現肝膽指數異常。


