武漢肺炎防堵、減害換檔關鍵──我們怎麼及早攔截重症高危險群?
當一個新的病毒進入到體內,身體約需要一週的時間生成免疫力,來對抗病毒,雙方交戰之時,正是病程遇到的關鍵轉折點:維持輕症,或肺炎加劇、轉成重症。
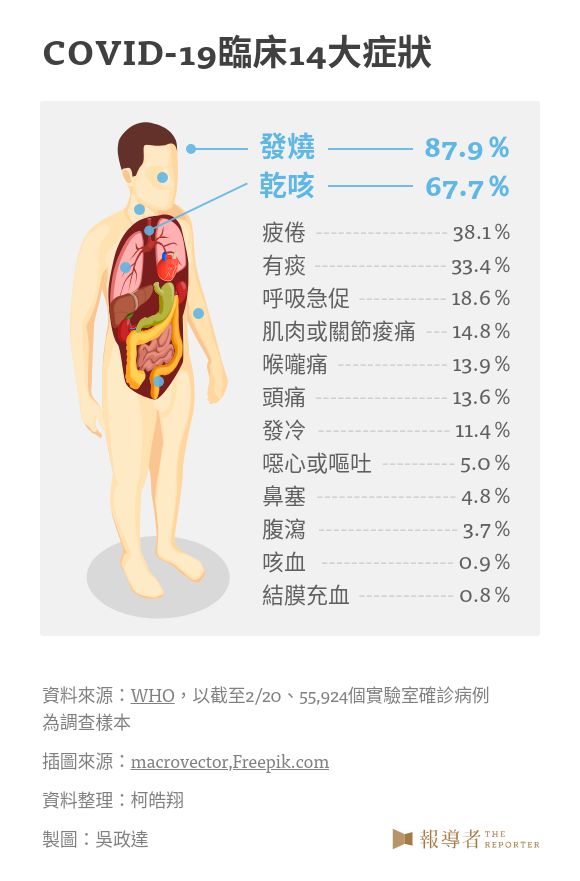
此次的 COVID-19,綜合國際多篇論文研究顯示,武漢的死亡率約為 2% 到 4% 之間,武漢以外地區的死亡率為 0.7%。2 月 28 日,WHO 與中國聯合發表的考察報告則指出,在 55,924 確診病例中,8 成為輕症;輕症病發到痊癒約 2 週,重症則在 3~6 週,死亡病例則在發病後 2~8 週病逝。同篇報告也指出, COVID-19 主要發病表現包括發燒(87.9%)、乾咳(67.7%)、疲倦(38.1%)、有痰(33.4%)、呼吸急促(18.6%)等 14 項。
COVID-19 輕症與重症,目前還沒看到明確分界;但台灣疾病管制署參照過去治療 SARS、MERS 等經驗所發布的治療指引中,援引 WHO 將 COVID-19 的臨床表現,從輕到重概略分成「無併發症的輕症」、「輕度肺炎」、「嚴重肺炎」、「急性呼吸窘迫症候群」、「敗血症」、「休克」。
確診愈早的個案,普遍症狀輕微,要到發病第二週才見真章。台灣目前的確診個案,幾乎都處在「無併發症的輕症」及「輕度肺炎」階段,得度過第5~10天的難關,才能放心順利康復。
臨床指標二:老人、抽菸者、慢性病患、長期服用類固醇、免疫抑制劑者要小心
黃立民說,目前國外研究看到,感染者至少 15% 會有明顯肺炎、3%會進加護病房,「這個比例非常高,代表一旦轉變成重症,殺傷力絕對不亞於 SARS。」
台大公衛學院流行病學與預防醫學研究所教授、SARS 時期為台大醫院專責病房主治醫師方啟泰也指出,中國疾病預防控制中心發表研究〈新型冠狀病毒肺炎流行病學特徵分析〉,在 44,672 名確診病例中,約有近 2 成的重症,比當年 SARS 的比例高。雖然這個結果可能受到很多醫療以外的因素影響,但仍是值得參考的研究。
每個感染者都可能不幸轉為重症,但謝思民說,失調性的過度免疫力攻擊造成的細胞激素風暴,其實就是免疫力不全的表現。因此,本身免疫力不佳的人,是這次病毒鎖定的高危險群:老年人、慢性病患、肝硬化者、長期服用類固醇、免疫抑制劑者。
「年紀大者,抵抗力減弱;而慢性病如糖尿病患,若控制不好可能導致更多感染性疾病;長期肝臟機能有問題,例如肝硬化患者、有自體免疫疾病長期服用類固醇者,以及因為類風濕關節炎、紅斑性狼瘡等疾病而服用免疫抑制劑的病患,都是屬於免疫力調節能力不佳的的族群,一旦遇到新病毒,免疫力就容易失控,導致重症。」
這次的高危險群,還有吸菸者。馬偕醫院兒童感染科主治醫師黃瑽寧在台灣胸腔暨重症加護醫學會、台灣感染症醫學會合辦的武漢肺炎臨床研討會上表示,新型冠狀病毒與人體接合的受體為「ACE2」,ACE2 愈多,病毒就愈有機會進入到身體。而吸菸者的ACE2 基因表現比非吸菸者來得高,因此病毒進入到體內的門檻較低。中國男、女性抽菸比例分別為 48%、3%,也有可能是男性重症比例較高的原因之一。
在 SARS 時期,小朋友的感染比例並不高,因此出現小朋友不易感染的說法,這次也同樣引起討論。謝思民解釋,原因可能有二:小朋友還未入學,與外界接觸相對較少;再者,小朋友下呼吸道的 ACE2 分布密度較低,接收到病毒的機率也較低。
但台灣也已在 2 月 25 日出現首例兒童病例,一名 11 歲孩童遭阿公傳染,成為台灣第 31 例確診病例。謝思民說,只要病毒量夠大,接受器再少照樣可以感染。多數學校已經開學,一旦進入校園,就有大量病毒細菌接觸的機會,小孩本身更是抵抗力較弱的族群,防疫不得疏忽。


